Regolamento recante norme concernenti l'aggiornamento della disciplina del flusso informativo sui dimessi dagli istituti di ricovero pubblici e privati
| Settore: | Normativa nazionale |
| Data: | 27/10/2000 |
| Numero: | 380 |
| Sommario |
| Art. 01 (Finalità). |
| Art. 1. |
| Art. 2. |
| Art. 3. |
| Art. 4. |
§ 98.1.2712 - D.M. 27 ottobre 2000, n. 380. [1]
Regolamento recante norme concernenti l'aggiornamento della disciplina del flusso informativo sui dimessi dagli istituti di ricovero pubblici e privati
(G.U. 19 dicembre 2000, n. 295)
IL MINISTRO DELLA SANITA'
Visto l'articolo 58 della
Visto il decreto del Ministro della sanità del 28 dicembre 1991, pubblicato nella Gazzetta Ufficiale n. 13 del 17 gennaio 1992, con il quale è stata istituita la scheda di dimissione ospedaliera, quale strumento ordinario per la raccolta delle informazioni relative ad ogni paziente dimesso da tutti gli istituti di ricovero pubblici e privati in tutto il territorio nazionale;
Visto in particolare l'articolo 5 del citato decreto con il quale si prevede che con successivi decreti ministeriali saranno specificati analiticamente i contenuti delle variabili inserite nella scheda di dimissione ospedaliera ed i relativi sistemi di codifica che tutti gli istituti di ricovero dovranno adottare;
Visto il decreto del Ministro della sanità del 26 luglio 1993, pubblicato nella Gazzetta Ufficiale n. 180 del 3 agosto 1993, relativo alla disciplina del flusso informativo sui dimessi dagli istituti di ricovero pubblici e privati, con il quale sono stati definiti i tempi e le modalità della trasmissione delle informazioni contenute nelle schede di dimissione ospedaliera alle regioni ed alle province autonome e, da queste, al Ministero della sanità;
Visto l'articolo 17, comma 3, della
Vista la
Visto il
Visto il
Ritenuto di dover adeguare, sulla base delle esperienze effettuate e della evoluzione dei sistemi di classificazione e codifica delle informazioni, il contenuto informativo della scheda di dimissione ospedaliera, nonché i principi e le regole di compilazione e di codifica delle stesse informazioni;
Sentita la Conferenza permanente per i rapporti tra lo Stato, le regioni e le province autonome nella seduta del 17 dicembre 1998;
Visto il parere del Garante per la protezione dei dati personali prot. 6705 del 4 ottobre 1999;
Ritenuto di modificare ed integrare lo schema di provvedimento, così come richiesto nel citato parere del Garante per la protezione dei dati personali;
Sentita nuovamente la Conferenza permanente per i rapporti tra lo Stato, le regioni e le province autonome nella seduta del 20 luglio 2000;
Udito il parere del Consiglio di Stato, espresso dalla sezione consultiva per gli atti normativi nell'adunanza del 18 settembre 2000;
Considerato che, in relazione al rilievo formulato dal Consiglio di Stato in ordine all'informazione dovuta agli interessati, è opportuno richiamare espressamente la prevista adozione di specifici provvedimenti ai sensi dell'articolo 23, comma 1-bis, della
Considerato che il rilievo del Consiglio di Stato in ordine all'acquisizione del parere dell'Autorità per l'informatica nella pubblica amministrazione appare superabile alla luce del parere della predetta autorità del 21 luglio 2000;
Vista la comunicazione inviata alla Presidenza del Consiglio dei Ministri in data 17 ottobre 2000;
Adotta
il seguente regolamento:
Art. 01 (Finalità).
1. Il presente decreto integra le informazioni relative alla scheda di dimissione ospedaliera (SDO) e disciplina il relativo flusso informativo al fine di adeguare il contenuto informativo della scheda di dimissione ospedaliera (SDO) alle esigenze di monitoraggio, valutazione e pianificazione della programmazione sanitaria, anche in considerazione degli orientamenti definiti dalla normativa dell'Unione europea.
2. Il presente decreto indica le finalità di rilevante interesse pubblico perseguite; in particolare dispone anche che il trattamento dei dati acquisiti sia funzionale a:
a) supportare i processi di «programmazione, gestione, controllo e valutazione dell'assistenza sanitaria», (come individuato all'articolo 85, comma 1, lettera b), del
b) perseguire le finalità relative ai trattamenti effettuati per scopi statistici dai soggetti pubblici che fanno parte del SISTAN e ai trattamenti effettuati per scopi scientifici (articolo 98, comma 1, lettere b) e c) del
c) consentire una rilevazione sistematica a scopi epidemiologici.
1. La scheda di dimissione ospedaliera si compone delle seguenti sezioni:
A. la sezione prima, che contiene le informazioni anagrafiche di seguito riportate:
1) codice istituto di cura;
2) numero progressivo della scheda SDO;
2-bis) numero progressivo scheda SDO della puerpera;
3) cognome e nome del paziente;
4) sesso;
5) data di nascita;
6) comune di nascita;
6-bis) livello di istruzione;
7) stato civile;
8) comune di residenza;
9) cittadinanza;
10) codice identificativo del paziente;
11) regione di residenza;
12) ASL di residenza;
B. la sezione seconda, che contiene le informazioni del seguente elenco, la cui numerazione riprende e prosegue la numerazione dell'elenco di cui alla precedente lettera A):
1) codice istituto di cura;
2) numero progressivo della scheda SDO;
13) regime di ricovero;
13-bis) data di prenotazione;
13-ter) classe di priorità;
14) data di ricovero;
14-bis) ora di ricovero;
15) unità operativa di ammissione;
16) onere della degenza;
17) provenienza del paziente;
18) tipo di ricovero;
19) traumatismi o intossicazioni;
19-bis) codice causa esterna;
20) trasferimenti interni;
20-bis) trasferimenti esterni;
20-ter) unità operativa trasferimento esterno;
21) unità operativa di dimissione;
22) data di dimissione o morte;
22-bis) ora di dimissione o morte;
23) modalità di dimissione;
24) riscontro autoptico;
25) motivo del ricovero in regime diurno;
26) numero di giornate di presenza in ricovero diurno;
27) peso alla nascita;
28) diagnosi principale di dimissione;
28-bis) diagnosi principale di dimissione presente al ricovero;
29) diagnosi secondarie di dimissione;
29-bis) diagnosi secondarie presenti al ricovero;
30) intervento principale;
30-bis) intervento principale esterno;
30-ter) data intervento principale;
30-quater) ora inizio intervento principale;
30-quinquies) identificativo chirurgo intervento principale;
30-sexies) identificativo anestesista intervento principale;
30-septies) check list sala operatoria intervento principale;
31) interventi secondari;
31-bis) interventi secondari esterni;
32) data intervento secondario;
33) ora inizio intervento secondario;
34) identificativo chirurgo intervento secondario;
35) identificativo anestesista intervento secondario;
36) check list sala operatoria intervento secondario;
37) rilevazione del dolore;
38) stadiazione condensata;
39) pressione arteriosa sistolica;
40) creatinina serica;
41) frazione eiezione;
B-bis. la sezione terza, che contiene le informazioni del seguente elenco, la cui numerazione riprende e prosegue la numerazione degli elenchi di cui alle precedenti lettere A) e B):
1) codice istituto di cura;
2) numero progressivo della scheda SDO;
42) Scala di Rankin (solo strutture codd. 28, 56, 75);
43) Scala di Barthel (BI) (solo strutture codd. 28, 56, 75);
44) Scala di Barthel dispnea (BI-D) (solo strutture cod. 56);
45) Scala Six-Minute Walk Test (6MWT) (solo strutture cod. 56);
46) Scala Glasgow Coma Scale (GCS) (solo strutture cod. 75);
47) Scala Glasgow Outcome Scale Extended (GOSE) (solo strutture cod. 75);
48) Scala Level Cognitive Functioning (LCF) (solo strutture cod. 75);
49) ASIA Impairment Scale: livello di lesione e grado di completezza (solo strutture cod. 28);
50) Scala Spinal Cord Independency Measure (SCIM) (solo strutture cod. 28);
51) Rehabilitation Complexity Scale extended (RCS-e) (solo strutture codd. 28, 56, 75).
2. Le regioni e le province autonome possono prevedere ulteriori informazioni da rilevare attraverso la scheda di dimissione ospedaliera, fermo restando il contenuto informativo minimo di cui al comma 1.
1. In attesa dell'emanazione del regolamento di cui all'articolo 23, comma 1-bis, della
2. Fermo restando che, ai sensi dell'articolo 1, comma 2, del decreto del Ministro della sanità 28 dicembre 1991, la scheda di dimissione ospedaliera costituisce parte integrante della cartella clinica, di cui assume le medesime valenze di carattere medico-legale, comprensive dell'obbligo di conservazione della documentazione cartacea o di suo equivalente documento digitale, e che tutte le informazioni contenute nella scheda di dimissione ospedaliera devono trovare valida e completa documentazione analitica nelle corrispondenti cartelle cliniche, la compilazione della scheda di dimissione ospedaliera e la codifica delle informazioni in essa contenute sono effettuate nel rigoroso rispetto delle istruzioni riportate nel disciplinare tecnico allegato, costituente parte integrante del presente decreto.
3. La responsabilità della corretta compilazione della scheda di dimissione, in osservanza delle istruzioni riportate nell'allegato disciplinare tecnico, compete al medico responsabile della dimissione, individuato dal responsabile dell'unità operativa dalla quale il paziente è dimesso; la scheda di dimissione reca la firma dello stesso medico responsabile della dimissione. La codifica delle informazioni sanitarie riportate nella scheda di dimissione ospedaliera è effettuata dallo stesso medico responsabile della dimissione di cui al presente comma ovvero da altro personale sanitario, individuato dal direttore sanitario dell'istituto di cura. In entrambi i casi, il personale che effettua la codifica deve essere opportunamente formato ed addestrato.
4. Il direttore sanitario dell'istituto di cura è responsabile delle verifiche in ordine alla compilazione delle schede di dimissione, nonché dei controlli sulla completezza e la congruità delle informazioni in esse riportate.
1. Gli istituti di ricovero, pubblici e privati, inviano con periodicità almeno mensile alla regione o alla provincia autonoma di appartenenza, secondo le modalità definite da queste ultime, le informazioni contenute nelle schede di dimissione relative ai dimessi, ivi compresi i neonati sani. Sono esclusi dall'obbligo di compilazione della scheda di dimissione, fatte salve diverse disposizioni regionali, gli istituti di ricovero a prevalente carattere socio-assistenziale quali le residenze sanitarie assistenziali, le comunità protette, le strutture manicomiali residuali, e gli istituti di ricovero di cui all'articolo 26 della
2. Le regioni e le province autonome provvedono a verificare, anche attraverso indagini campionarie effettuate sulle cartelle cliniche, la completezza, la congruenza e l'accuratezza delle informazioni rilevate attraverso le schede di dimissione.
3. Le regioni e le province autonome inviano al Ministero della salute, fra quelle riportate all'articolo 1, comma 1, le sottoelencate informazioni, che costituiscono debito informativo nei confronti del livello centrale. La trasmissione dei dati è effettuata esclusivamente in modalità elettronica, nell'ambito del Nuovo sistema informativo sanitario, attenendosi alle indicazioni riportate nel disciplinare tecnico allegato al presente decreto e secondo le specifiche funzionali pubblicate sul sito internet del Ministero della salute (www.nsis.ministerosalute.it):
1) codice istituto di cura;
2) numero progressivo della scheda SDO;
2-bis) numero progressivo scheda SDO della puerpera;
4) sesso;
5) data di nascita;
6) comune di nascita;
6-bis) livello di istruzione;
7) stato civile;
8) comune di residenza;
9) cittadinanza;
10) codice identificativo del paziente;
11) regione di residenza;
12) ASL di residenza;
13) regime di ricovero;
13-bis) data di prenotazione;
13-ter) classe di priorità;
14) data di ricovero;
14-bis) ora di ricovero;
15) unità operativa di ammissione;
16) onere della degenza;
17) provenienza del paziente;
18) tipo di ricovero;
19) traumatismi o intossicazioni;
19-bis) codice causa esterna;
20) trasferimenti interni;
20-bis) trasferimenti esterni;
20-ter) unità operativa trasferimento esterno;
21) unità operativa di dimissione;
22) data di dimissione o morte;
22-bis) ora di dimissione o morte;
23) modalità di dimissione;
24) riscontro autoptico;
25) motivo del ricovero in regime diurno;
26) numero di giornate di presenza in ricovero diurno;
27) peso alla nascita;
28) diagnosi principale di dimissione;
28-bis) diagnosi principale di dimissione presente al ricovero;
29) diagnosi secondarie di dimissione;
29-bis) diagnosi secondarie presenti al ricovero;
30) intervento principale;
30-bis) intervento principale esterno;
30-ter) data intervento principale;
30-quater) ora inizio intervento principale;
30-quinquies) identificativo chirurgo intervento principale;
30-sexies) identificativo anestesista intervento principale;
30-septies) check list sala operatoria intervento principale;
31) interventi secondari;
31-bis) interventi secondari esterni;
32) data intervento secondario;
33) ora inizio intervento secondario;
34) identificativo chirurgo intervento secondario;
35) identificativo anestesista intervento secondario;
36) check list sala operatoria intervento secondario;
37) rilevazione del dolore;
38) stadiazione condensata;
39) pressione arteriosa sistolica;
40) creatinina serica;
41) frazione eiezione;
42) Scala di Rankin (solo strutture codd. 28, 56, 75);
43) Scala di Barthel (BI) (solo strutture codd. 28, 56, 75);
44) Scala di Barthel dispnea (BI-D) (solo strutture cod. 56);
45) Scala Six-Minute Walk Test (6MWT) (solo strutture cod. 56);
46) Scala Glasgow Coma Scale (GCS) (solo strutture cod. 75);
47) Scala Glasgow Outcome Scale Extended (GOSE) (solo strutture cod. 75);
48) Scala Level Cognitive Functioning (LCF) (solo strutture cod. 75);
49) ASIA Impairment Scale: livello di lesione e grado di completezza (solo strutture cod. 28);
50) Scala Spinal Cord Independency Measure (SCIM) (solo strutture cod. 28);
51) Rehabilitation Complexity Scale extended (RCS-e) (solo strutture codd. 28, 56, 75).
4. Le regioni e le Province autonome di Trento e di Bolzano inviano le schede di dimissione ospedaliera contenenti le sole informazioni di cui al comma 3, esclusivamente in modalità elettronica, in due tracciati distinti, di seguito indicati: Tracciato A - che contiene le informazioni di carattere anagrafico; Tracciato B - che contiene le informazioni relative al ricovero. I dati anagrafici e sanitari sono, quindi, archiviati separatamente e i dati sanitari sono trattati con tecniche crittografiche, come specificato nel disciplinare tecnico riportato nell'allegato A, facente parte integrante del presente decreto; l'invio avviene mensilmente, entro i termini riportati nella seguente tabella:
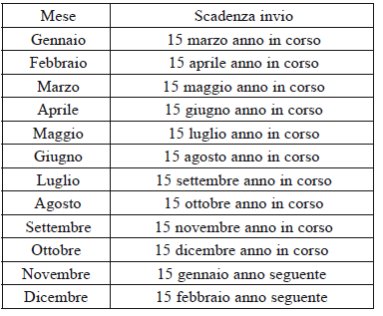
Entro il 31 marzo dell'anno seguente quello della rilevazione le regioni possono trasmettere eventuali integrazioni.
4-bis. [Abrogato].
4-ter. La trasmissione dei dati, tempestiva e completa, in conformità di quanto previsto dal presente decreto, costituisce adempimento a cui sono tenute le Regioni ai fini dell'accesso al finanziamento integrativo a carico dello Stato, ai sensi dell'intesa sancita dalla Conferenza Stato-Regioni il 23 marzo 2005, ai sensi dell'articolo 8, comma 6, della
5. Il Ministero della sanità, le regioni e le province autonome, le aziende sanitarie e gli istituti di ricovero pubblici e privati possono diffondere e pubblicizzare le informazioni rilevate attraverso le schede di dimissione ospedaliera, esclusivamente in forma anonima, predisponendo opportune elaborazioni ed aggregazioni in modo da garantire il rispetto della disciplina relativa al trattamento dei dati personali.
6. Le due sezioni della scheda di dimissione ospedaliera di cui all'articolo 1, comma 1, del presente decreto sono gestite in archivi disgiunti. Il Ministero della sanità, le regioni e le province autonome individuano i servizi che possono procedere alla ricongiunzione delle due sezioni suddette, esclusivamente per il tempo e nei modi appropriati alle esigenze del Servizio sanitario nazionale. Ciascun trattamento dei dati è attuato nel rispetto delle disposizioni di cui al
1. Le disposizioni contenute nel presente decreto, ivi comprese le istruzioni contenute nell'allegato disciplinare tecnico, entrano in vigore a decorrere dal 1° gennaio 2001.Il presente decreto, munito del sigillo dello Stato, sarà inserito nella Raccolta ufficiale degli atti normativi della Repubblica italiana. E' fatto obbligo a chiunque spetti di osservarlo e di farlo osservare.
Allegato
Disciplinare tecnico
La scheda di dimissione ospedaliera (SDO) deve essere compilata per tutti i pazienti dimessi dagli istituti di cura pubblici e privati.
La SDO è parte integrante della cartella clinica di cui costituisce una rappresentazione sintetica e fedele, finalizzata a consentire la raccolta sistematica, economica e di qualità controllabile delle principali informazioni contenute nella cartella stessa.
La cartella clinica ospedaliera costituisce lo strumento informativo individuale finalizzato a rilevare tutte le informazioni anagrafiche e cliniche rilevanti, che riguardano un singolo ricovero ospedaliero di un paziente.
Ciascuna cartella clinica ospedaliera deve rappresentare l'intero ricovero del paziente nell'istituto di cura; essa, conseguentemente, coincide con la storia della degenza del paziente all'interno dell'istituto di cura. La cartella clinica ospedaliera ha, quindi, inizio al momento dell'accettazione del paziente da parte dell'istituto di cura, segue il paziente nel suo percorso all'interno dell'istituto di cura ed ha termine al momento della dimissione del paziente dall'istituto di cura.
L'eventuale trasferimento interno del paziente da una unità operativa all'altra dello stesso istituto di cura non deve comportare la sua dimissione e successiva riammissione. Il numero identificativo, caratteristico di ciascuna cartella clinica e della relativa SDO, deve, pertanto, essere il medesimo per tutta la durata del ricovero, indipendentemente dai trasferimenti interni allo stesso istituto di cura. Fanno eccezione i casi di passaggio dal ricovero ordinario al ricovero diurno, o viceversa, e il passaggio da ricovero acuto a riabilitazione o lungodegenza, o viceversa. In questi ultimi casi si dovrà procedere alla compilazione di una nuova cartella clinica e di una nuova SDO.
In caso di ricovero diurno, la cartella clinica, e la corrispondente SDO, devono raccogliere la storia e la documentazione del paziente relative all'intero ciclo di trattamento; ogni singolo accesso giornaliero del paziente è conteggiato come giornata di degenza e la data di dimissione corrisponde alla data dell'ultimo contatto con l'istituto di cura in cui si è svolto il ciclo assistenziale; la cartella clinica, e la corrispondente SDO, relative ai ricoveri diurni, devono essere chiuse convenzionalmente alla data del 31 dicembre di ciascun anno, salvo dar luogo a una nuova cartella, e a una nuova SDO, per i cicli di trattamento in ricovero diurno che dovessero proseguire l'anno successivo.
Nel caso di trasferimento del paziente dal regime di ricovero diurno ad altro regime di ricovero, o viceversa, il paziente deve essere dimesso e dovrà essere compilata una nuova cartella clinica e una nuova SDO.
1. Introduzione.
Il presente allegato descrive le modalità di trasmissione dei dati al Nuovo Sistema Informativo Sanitario (NSIS) relativi al sistema informativo sui dimessi dagli istituti di cura pubblici e privati, ed il dettaglio dei contenuti informativi da trasmettere.
Ogni variazione significativa alle caratteristiche tecniche descritte nel presente disciplinare e in generale, le novità più rilevanti, sono rese pubbliche sul sito internet del Ministero della salute (www.nsis.salute.gov.it), secondo le modalità previste dall'art. 54 del Codice dell'amministrazione digitale.
Coerentemente con le indicazioni contenute nel modello concettuale del Nuovo sistema informativo sanitario, il flusso di dati sui dimessi dagli istituti di cura pubblici e privati deve intercettare l'informazione relativa al singolo evento sanitario per consentire diverse e articolate forme di aggregazione e di analisi dei dati, non essendo possibile prevedere a priori tutti i possibili criteri di aggregazione degli eventi stessi al fine del calcolo degli indicatori.
2. Definizioni.
Ai fini del presente disciplinare tecnico si intende:
a. per «crittografia», tecnica per rendere inintelligibili informazioni a chi non dispone dell'apposita chiave di decifrazione e dell'algoritmo necessario;
b. per «crittografia simmetrica», un tipo di crittografia in cui la stessa chiave viene utilizzata per crittografare e decrittografare il messaggio, ovvero una chiave nota sia al mittente che al destinatario;
c. per «crittografia asimmetrica», un tipo di crittografia in cui ogni soggetto coinvolto nello scambio di informazioni dispone di una coppia di chiavi, una privata, da mantenere segreta, l'altra da rendere pubblica. L'utilizzo combinato delle chiavi dei due soggetti permette di garantire l'identità del mittente, l'integrità delle informazioni e di renderle inintelligibili a terzi;
d. per «sito Internet del Ministero», il sito istituzionale del Ministero della salute www.salute.gov.it accessibile dagli utenti per le funzioni informative relative alla trasmissione telematica dei dati;
e. per «XML», il linguaggio di markup aperto e basato su testo che fornisce informazioni di tipo strutturale e semantico relative ai dati veri e propri. Acronimo di «eXtensible Markup Language» metalinguaggio creato e gestito dal World Wide Web Consortium (W3C);
f. per «Centro Elaborazione Dati» o «CED», l'infrastruttura dedicata ai servizi di Hosting del complesso delle componenti tecnologiche del NSIS, dove i servizi di sicurezza fisica logica e organizzativa sono oggetto di specifiche procedure e processi;
g. per «DGSISS», la Direzione Generale della Digitalizzazione, del Sistema Informativo Sanitario e della Statistica del Ministero della salute;
h. per «Codice dell'amministrazione digitale» o «CAD», il
3. I soggetti.
Le regioni e le Province autonome di Trento e di Bolzano si attengono alle specifiche di trasmissione attualmente in uso delle informazioni previste dal sistema informativo sui dimessi dagli istituti di cura pubblici e privati.
Le regioni e le province autonome individuano, inoltre, un soggetto responsabile della trasmissione dei dati al sistema informativo sui dimessi dagli istituti di cura pubblici e privati (di seguito Sistema).
4. Descrizione del sistema informativo.
4.1 Caratteristiche infrastrutturali.
Date le caratteristiche organizzative, le necessità di scambio di informazioni tra sistemi eterogenei e le caratteristiche dei dati trattati, il Sistema è basato su un'architettura standard del mondo Internet:
utilizza lo standard XML per definire in modo unificato il formato e l'organizzazione dei dati scambiati nelle interazioni tra le applicazioni;
attua forme di cooperazione applicativa tra sistemi;
prevede una architettura di sicurezza specifica per la gestione dei dati personali trattati.
È costituito, a livello nazionale, da:
un sistema che ospita il front-end web dell'applicazione (avente la funzione di web server);
un sistema che ospita l'applicazione (avente la funzione di application server);
un sistema dedicato alla memorizzazione dei dati (data server);
un sistema dedicato alla autenticazione degli utenti e dei messaggi;
un sistema dedicato a funzioni di Business Intelligence.
Tutti i sistemi sono collegati in rete locale e connessi alle infrastrutture comunicative attraverso firewall opportunamente configurati. Inoltre, la sicurezza degli stessi è incrementata mediante:
strumenti IPS/IDS (Intrusion Prevention System/Intrusion Detection System) collocati nei punti di accesso alla rete al fine di consentire l'identificazione di attività ostili, ostacolando l'accesso da parte di soggetti non identificati e permettendo una reazione automatica alle intrusioni;
aggiornamenti dei software, secondo la tempistica prevista dalle case produttrici ovvero, periodicamente, a seguito di interventi di manutenzione;
configurazioni delle basi di dati per consentire un ripristino completo delle informazioni senza causarne la perdita di integrità e disponibilità;
gruppi di continuità che, in caso di mancanza di alimentazione elettrica di rete, garantiscono la continuità operativa;
un sistema di gestione degli accessi e di profilazione utenti, che prevede anche, ove opportuno, strumenti di autenticazione forte;
un sistema di tracciatura delle operazioni di accesso ai sistemi (sia tramite funzioni applicative o tramite accesso diretto), al fine di permettere l'individuazione di eventuali anomalie.
Le operazioni di accesso al sistema, tramite funzioni applicative o tramite accesso diretto, sono tracciate al fine di poter individuare eventuali anomalie.
4.1.1 Gestione dei supporti di memorizzazione
I supporti di memorizzazione, che includono nastri magnetici, dischi ottici e cartucce, possono essere fissi o rimovibili. Sui supporti di memorizzazione non vengono, comunque, conservate informazioni in chiaro; ciò malgrado, per ridurre al minimo il rischio di manomissione delle informazioni, viene identificato un ruolo di custode dei supporti di memorizzazione, al quale è attribuita la responsabilità della gestione dei supporti di memorizzazione rimovibili.
Per la gestione dei supporti di memorizzazione sono state adottate, in particolare, le seguenti misure:
tutti i supporti sono etichettati a seconda della classificazione dei dati contenuti;
viene tenuto un inventario dei supporti di memorizzazione secondo controlli predefiniti;
sono state definite ed adottate misure di protezione fisica dei supporti di memorizzazione;
i supporti di memorizzazione non più utilizzati saranno distrutti e resi inutilizzabili.
4.1.2 Misure idonee a garantire la continuità del servizio
A garanzia della corretta operatività del servizio sono state attivate procedure idonee a definire tempi e modi per salvaguardare l'integrità e la disponibilità dei dati e consentire il ripristino del sistema in caso di eventi che lo rendano temporaneamente inutilizzabile.
In particolare, per quel che riguarda i dati custoditi presso il Centro Elaborazione Dati (CED), sono previste:
procedure per il salvataggio periodico dei dati (backup sia incrementale che storico);
procedure che regolamentano la sostituzione, il riutilizzo e la rotazione dei supporti ad ogni ciclo di backup;
procedure per il data recovery;
procedure per la verifica dell'efficacia sia del backup che del possibile, successivo, ripristino.
La struttura organizzativa del CED e le procedure adottate consentono, in caso di necessità, di operare ripristino dei dati in un arco di tempo inferiore ai sette giorni.
4.2 Modalità di abilitazione degli utenti
Gli utenti accedono ai servizi del NSIS attraverso gli strumenti definiti dalla vigente normativa (art. 64 del Codice dell'amministrazione digitale) per l'autenticazione telematica ai servizi erogati in rete dalle pubbliche amministrazioni.
In fase di prima attuazione, qualora compatibile con la tipologia dei dati trattati, come meglio specificato nei paragrafi che seguono, gli utenti possono accedere al sistema tramite credenziali di autenticazione generate secondo le modalità riportate sul sito del Ministero, in conformità all'art. 64 del Codice dell'amministrazione digitale.
Il NSIS dispone di un sistema di gestione delle identità digitali, attraverso il quale vengono definiti i profili di autorizzazione previsti per ogni sistema, definiti secondo le logiche del Controllo degli accessi basato sui ruoli, declinati nello specifico in relazione al ruolo istituzionale, alle funzioni svolte e all'ambito territoriale delle azioni di competenza. Gli amministratori dell'applicazione, nominati dal Ministero della salute, gestiscono la designazione degli utenti e l'assegnazione dei privilegi di accesso.
Per l'accesso, l'architettura prevede un'abilitazione in due fasi.
4.2.1 Fase A - Abilitazione alla piattaforma NSIS.
La prima fase consente la registrazione da parte dell'utente mediante l'inserimento delle generalità e del proprio indirizzo di posta elettronica ove ricevere le credenziali di autenticazione nonchè dei dettagli inerenti la struttura organizzativa di appartenenza. Successivamente, il sistema di registrazione invia una e-mail contenente l'identificativo e la password che l'utente è obbligato a cambiare al primo accesso e, periodicamente, con cadenza trimestrale.
La parola chiave dovrà avere le seguenti caratteristiche:
sarà composta da almeno otto caratteri;
non conterrà riferimenti facilmente riconducibili all'incaricato.
Le credenziali di autorizzazione non utilizzate da almeno sei mesi sono disattivate.
4.2.2 Fase B - Abilitazione ai servizi
Nella seconda fase, l'utente (che viene definito utente NSIS) può chiedere l'abilitazione ad un profilo del un sistema informativo censito nel NSIS (in questo caso il «sistema informativo sui dimessi dagli istituti di cura pubblici e privati»). Il sistema permette di formulare richieste solo per le applicazioni associate alla struttura organizzativa di appartenenza dell'utente.
L'amministratore dell'applicazione effettua un riscontro della presenza del nominativo nella lista di coloro che sono stati formalmente designati dal referente competente (ad es. della regione o provincia autonoma di appartenenza). Qualora questa verifica abbia esito negativo, la procedura di registrazione si interrompe; nel caso in cui questa verifica abbia esito positivo, l'utente è abilitato all'utilizzo del sistema.
Per garantire l'effettiva necessità, da parte del singolo utente NSIS, di accedere alle informazioni per le quali ha ottenuto un profilo di accesso, le utenze vengono, periodicamente, sottoposte a revisione e l'amministratore verifica, con i referenti competenti, il permanere degli utenti abilitati nelle liste delle persone autorizzate ad accedere all'NSIS e ai sistemi ad esso riconducibili.
4.2.3 Fase B - Regole speciali per l'abilitazione ai servizi che prevedono l'accesso a dati riferiti ai singoli assistiti
Nel caso in cui, per comprovate e documentate esigenze di validazione dei dati, il servizio per il quale è richiesta l'abilitazione, preveda l'accesso a dati riferiti ai singoli assistiti, il processo di autenticazione degli utenti avviene esclusivamente da postazioni identificate e attraverso strumenti di autenticazione forte, in conformità all'art. 64 del Codice dell'amministrazione digitale e all'art. 34 del
L'amministratore dell'applicazione effettua uno specifico riscontro della presenza del nominativo nella lista di coloro che sono stati designati, la cui gestione è a cura del Ministero della salute. Qualora questa verifica abbia esito negativo la procedura di registrazione si interrompe; nel caso in cui questa verifica abbia esito positivo viene confermata all'utente la possibilità di accedere a tali servizi e gli viene chiesto di indicare la postazione da cui intende accedere al servizio.
Infine, per rendere più sicuro il processo di abilitazione, un altro amministratore dell'applicazione, distinto dall'amministratore che ha generato le credenziali, provvede all'eventuale consegna dello strumento di autenticazione forte (se non già in possesso dell'utente che richiede l'abilitazione) e, in ogni caso, alla sua associazione alle suddette credenziali.
In nessun caso i servizi consentono di effettuare più accessi contemporanei con le medesime credenziali.
Inoltre, ad ulteriore garanzia dell'effettiva titolarità da parte del singolo utente di accedere alla procedura:
le Unità organizzative competenti segnalano tempestivamente il venir meno di tale titolarità per gli utenti;
le utenze vengono, trimestralmente, sottoposte a revisione e l'amministratore verifica con i referenti dell'Unità organizzativa competente, il permanere degli utenti abilitati, nelle liste delle persone autorizzate.
4.2.4 Sistema di registrazione delle operazioni di trattamento
Nel caso lo specifico servizio preveda il trattamento di dati individuali comprensivi di codici assegnati in luogo del codice identificativo dell'assistito, tutte le operazioni di accesso degli utenti sono registrate e i dati vengono conservati in appositi file di log, al fine di evidenziare eventuali anomalie e/o utilizzi impropri, anche tramite specifici alert.
Le informazioni registrate in tali file di log sono le seguenti:
i dati identificativi del soggetto che ha effettuato l'accesso;
la data e l'ora dell'accesso;
l'operazione effettuata.
I predetti file di log sono conservati in modalità sicura e vengono trattati in forma aggregata, salvo la necessità di verificare la correttezza e la liceità delle singole operazioni effettuate. I file di log sono conservati per 12 mesi e cancellati alla scadenza.
4.3 Modalità di trasmissione
La regione o provincia autonoma fornisce al Sistema le informazioni nei formati stabiliti nelle successive sezioni, scegliendo fra tre modalità alternative:
a) utilizzando le regole tecniche di cooperazione applicativa del Sistema Pubblico di Connettività (SPC);
b) utilizzando i servizi applicativi che il Sistema mette a disposizione tramite il protocollo sicuro https e secondo le regole per l'autenticazione di cui a punto 3.2;
c) ricorrendo alla autenticazione bilaterale fra sistemi basata su certificati digitali emessi da un'autorità di certificazione ufficiale.
A supporto degli utenti, il Sistema rende disponibile un servizio di assistenza raggiungibile mediante un unico numero telefonico da tutto il territorio nazionale, ogni ulteriore dettaglio è reperibile sul sito istituzionale del Ministero all'indirizzo www.nsis.salute.gov.it
Le tempistiche di trasmissione ed i servizi di cooperazione applicativa sono pubblicati a cura del Ministero all'indirizzo www.nsis.salute.gov.it
4.3.1 Sistema Pubblico di Connettività
Il Sistema Pubblico di Connettività (SPC) è definito e disciplinato all'art. 73 e seguenti del Codice dell'amministrazione digitale.
Le trasmissioni telematiche devono avvenire nel rispetto delle regole tecniche del SPC, così come definito agli articoli 51 e 71 del Codice dell'amministrazione digitale.
4.3.2 Garanzie per la sicurezza della trasmissione dei flussi informativi
Nel caso in cui la regione o la provincia autonoma disponga di un sistema informativo in grado di interagire secondo le logiche di cooperazione applicativa, l'erogazione e la fruizione del servizio richiedono come condizione preliminare che siano effettuate operazioni di identificazione univoca delle entità (sistemi, componenti software, utenti) che partecipano, in modo diretto e indiretto (attraverso sistemi intermedi) ed impersonando ruoli diversi, allo scambio di messaggi e alla erogazione e fruizione dei servizi.
In particolare occorrerà fare riferimento alle regole tecniche individuate ai sensi dell'art. 71 del Codice dell'amministrazione digitale.
Nel caso in cui il sistema informativo della regione o provincia autonoma non risponda alle specifiche di cui sopra, l'utente che debba procedere all'inserimento delle informazioni potrà accedere al Sistema, nell'ambito del NSIS, e inviare le informazioni attraverso una connessione sicura.
4.3.3 Standard tecnologici per la predisposizione dei dati
L'utente deve provvedere alla creazione e alla predisposizione di documenti conformi alle specifiche dell'Extensible Markup Language (XML) 1.0 (raccomandazione W3C 10 febbraio 1998).
Gli schemi standard dei documenti in formato XML contenenti le definizioni delle strutture dei dati dei messaggi da trasmettere, sono pubblicati, nella loro versione aggiornata, sul sito Internet del Ministero all'indirizzo www.nsis.salute.gov.it.
4.4 Servizi di analisi
Il Sistema è stato strutturato per perseguire, tra gli altri, i seguenti obiettivi:
monitoraggio dell'attività dei servizi sanitari, con analisi del volume di prestazioni e valutazioni epidemiologiche sulle caratteristiche dell'utenza e sui pattern di trattamento;
supporto alle attività gestionali dei Servizi, per valutare il grado di efficienza e di utilizzo delle risorse;
supporto alla costruzione di indicatori di struttura, processo ed esito sia a livello regionale che nazionale;
il Sistema consente di accedere ad un apposita funzionalità di reportistica che prevede due tipologie di utenti:
utenti del Ministero della salute;
utenti delle regioni o province autonome.
5. Ambito della rilevazione.
Il Sistema è alimentato con informazioni sintetiche e fedeli della cartella clinica per tutti i pazienti dimessi dagli istituti di cura pubblici e privati.
6. Le informazioni.
Le regioni e le province autonome inviano i dati di cui all’articolo 3, comma 3, esclusivamente in modalità elettronica in tre tracciati distinti, di seguito indicati:
TRACCIATO A – che contiene le informazioni di carattere anagrafico;
TRACCIATO B – che contiene le informazioni relative al ricovero;
TRACCIATO C – che contiene le informazioni relative al ricovero di riabilitazione.
I dati anagrafici, sanitari e di riabilitazione laddove presenti sono, quindi, archiviati separatamente e i dati sanitari sono trattati con tecniche crittografiche. Le informazioni di dettaglio contenute nei tre tracciati sono indicate nelle tabelle di cui alla successiva sezione 6.1.
Si rimanda al documento di specifiche tecniche per il dettaglio delle regole che disciplinano i tracciati record, indicazioni di dettaglio circa la struttura dei file XML e gli schemi XSD di convalida a cui far riferimento e le procedure di controllo e verifica dei dati trasmessi.
I valori di riferimento da utilizzare nella predisposizione dei file XML sono contenuti nel documento di specifiche tecniche pubblicate sul sito Internet del Ministero all'indirizzo https://www.salute.gov.it/portale/temi/p2_6.jsp?lingua=italiano&id=1232&area=ricoveriOspedalieri&menu=vuoto.
6.1 Contenuti informativi dei tracciati
La seguente tabella riporta, per ciascuna informazione di carattere anagrafico prevista dal presente decreto (articolo 1, comma 1, lettera A) la definizione, fermo restando che per il dettaglio del relativo sistema di codifica, riconosciuto come standard nazionale per le regole che disciplinano i tracciati record, per le indicazioni di dettaglio circa la struttura dei file XML e gli schemi XSD di convalida a cui far riferimento e le procedure di controllo e verifica dei dati trasmessi si rimanda al documento di specifiche funzionali pubblicate sul sito Internet del Ministero all'indirizzo
https://www.salute.gov.it/portale/temi/p2_6.jsp?lingua=italiano&id=1232&area=ricoveriOspedalieri&menu=vuoto
|
TRACCIATO A |
|||
|
N.PROGR. |
CAMPO |
DESCRIZIONE |
|
|
1 |
Codice istituto di cura |
Indica l’istituto di cura pubblico o privato. |
|
|
2 |
Numero progressivo scheda SDO |
Il numero progressivo della scheda corrisponde al numero identificativo della cartella clinica |
|
|
2 bis |
Numero progressivo scheda SDO della puerpera |
Questo campo va compilato solo nel caso si tratti della SDO di un neonato relativa all’evento della sua nascita. Compilare con il numero progressivo della scheda SDO della madre relativa al parto. |
|
|
4 |
Sesso |
Sesso del paziente |
|
|
5 |
Data di nascita |
Data di nascita del paziente |
|
|
6 |
Comune di nascita |
Comune di nascita del paziente o, nel caso di paziente nato all’estero, Stato estero di nascita. |
|
|
6 bis |
Livello di Istruzione |
Titolo di studio del paziente al momento del ricovero. |
|
|
7 |
Stato civile |
Stato civile del paziente al momento del ricovero |
|
|
8 |
Comune di residenza |
Comune nella cui anagrafe (Anagrafe della Popolazione Residente) è iscritto il paziente o, nel caso di paziente residente all’estero, Stato estero di residenza, al momento del ricovero. |
|
|
9 |
Cittadinanza |
Cittadinanza del paziente al momento del ricovero |
|
|
10 |
Codice identificativo del paziente |
Codice identificativo del paziente al momento del ricovero. Nelle more dell'applicazione delle procedure di cui all’articolo 6, comma 1 del presente decreto, le regioni sostituiscono al codice identificativo del paziente un codice cifrato ottenuto applicando al medesimo codice identificativo un algoritmo asimmetrico, a chiave pubblica nota, definito dalla Direzione generale della digitalizzazione, del sistema informativo sanitario e della statistica del Ministero della salute, secondo quanto indicato nel documento di specifiche funzionali |
|
|
10-bis |
Presenza del codice identificativo dell’assistito nella banca dati di verifica validità |
Informazione relativa alla presenza del codice identificativo dell’assistito nella banca dati di verifica (sistema Tessera Sanitaria, nelle more dell’attivazione dell’Anagrafe nazionale degli assistiti, istituita ai sensi dell’articolo 62-ter del CAD). Previsto per utilizzo futuro, all’applicazione delle procedure di cui all’articolo 6, comma 1 del decreto |
|
|
10-ter |
Tipologia del codice identificativo dell’assistito nella banca dati di verifica validità |
Informazione relativa alla tipologia del codice identificativo dell’assistito nella banca dati di verifica (sistema Tessera Sanitaria, nelle more dell’attivazione dell’Anagrafe nazionale degli assistiti, |
|
|
|
istituita ai sensi dell’articolo 62-ter del CAD). Previsto per utilizzo futuro, all’applicazione delle procedure di cui all’articolo 6, comma 1 del decreto |
||
|
11 |
Regione di residenza |
La regione cui appartiene il comune in cui risiede il paziente al momento del ricovero. |
|
|
12 |
ASL di residenza |
ASL che comprende il comune, o la frazione di comune in cui risiede l'assistito al momento del ricovero. |
|
La seguente tabella riporta, per ciascuna informazione relativa al ricovero, prevista dal presente decreto (articolo 1, comma 1, lettera B), la definizione, fermo restando che per il dettaglio del relativo sistema di codifica, riconosciuto come standard nazionale per le regole che disciplinano i tracciati record, per le indicazioni di dettaglio circa la struttura dei file XML e gli schemi XSD di convalida a cui far riferimento e le procedure di controllo e verifica dei dati trasmessi si rimanda al documento di specifiche funzionali pubblicate sul sito Internet del Ministero all'indirizzo
https://www.salute.gov.it/portale/temi/p2_6.jsp?lingua=italiano&id=1232&area=ricoveriOspedalieri&menu=vuoto
|
|
TRACCIATO B |
|||
|
N.PROGR. |
CAMPO |
DESCRIZIONE |
||
|
1 |
Codice istituto di cura |
Indica l’istituto di cura pubblico o privato. |
||
|
2 |
Numero progressivo scheda SDO |
Il numero progressivo della scheda corrisponde al numero identificativo della cartella clinica |
||
|
13 |
Regime di ricovero |
Il regime di ricovero distingue tra il "ricovero ordinario" ed il "ricovero diurno"; il “ricovero diurno” si caratterizza per la presenza di tutte le seguenti condizioni: • si tratta di ricovero, o ciclo di ricoveri, programmato; • è limitato ad una sola parte della giornata e non ricopre, quindi, l'intero arco delle 24 ore dal momento del ricovero e non prevede il pernottamento del paziente; • fornisce prestazioni multiprofessionali e/o plurispecialistiche, che per la loro intrinseca complessità o invasività o per il correlato rischio per il paziente non possono essere eseguite in ambiente ambulatoriale. |
||
|
13 bis |
Data di prenotazione |
La data di prenotazione esprime la data in cui la richiesta di ricovero programmato è pervenuta all'operatore addetto alla prenotazione con conseguente iscrizione del paziente nella lista di attesa. Tale data deve corrispondere a quella riportata nei registri di ricovero, ex art. 3 comma 8 della |
||
|
13 ter |
Classe di priorità |
Classe di priorità del ricovero programmato, come definita nell’Accordo Stato-Regioni 11 luglio 2002 |
||
|
14 |
Data di ricovero |
Data di ricovero nell’istituto di cura. |
||
|
14 bis |
Ora di ricovero |
Ora di accettazione nel reparto di ammissione; si intende l’ora in cui viene assegnato il letto al paziente. |
||
|
15 |
Unità operativa di |
L'unità operativa di ammissione individua l'unità |
||
|
|
ammissione |
operativa presso la quale il paziente viene ricoverato all'accettazione, anche nel caso in cui l'assistenza medica sia prevalentemente a carico di altra unità operativa. |
||
|
16 |
Onere della degenza |
Con l'onere della degenza si intende specificare il soggetto (o i soggetti) sul quale ricade l'onere di rimborsare le spese relative al ricovero. |
||
|
17 |
Provenienza del paziente |
La provenienza del paziente individua l'istituzione da cui proviene il paziente o il medico che ha proposto il ricovero. |
||
|
18 |
Tipo di ricovero |
Il tipo di ricovero, da indicare per tutti i ricoveri in regime ordinario individua i ricoveri programmati, distinguendoli dai ricoveri d'urgenza e dai ricoveri obbligatori (TSO) ai sensi degli articoli 33, 34, 35 e 64 della |
||
|
19 |
Traumatismi o Intossicazioni |
Informazione che caratterizza la causa del ricovero, quando questo è causato da un trauma, da un incidente o da una intossicazione (presenza di diagnosi principale o secondaria cod. ICD-9-CM 800-904, 910-995). |
||
|
19 bis |
Codice di Causa esterna |
Informazione che caratterizza la causa esterna del traumatismo o dell’intossicazione quando il ricovero è causato da un trauma, da un incidente o da una intossicazione (presenza di diagnosi principale o secondaria cod. ICD-9-CM 800-904, 910-995.89) |
||
|
20 |
Trasferimenti interni |
La variabile descrive il percorso che il paziente ha seguito durante un singolo ricovero all’interno di un unico istituto di cura. Si ha un trasferimento interno quando il paziente viene trasferito da un posto letto assegnato a una disciplina e/o reparto al posto letto assegnato a una disciplina e/o reparto diversi all’interno dello stesso istituto di cura. La variabile, da riportare soltanto nei casi di ricovero in regime ordinario, comprende la data, l’ora del trasferimento e il codice dell’unità operativa presso cui è stato trasferito il paziente. |
||
|
20bis |
Trasferimenti esterni |
La variabile descrive il percorso che il paziente ha seguito nel caso in cui un intervento chirurgico o procedura venga effettuato in modalità “in service” presso un istituto di cura esterno, ovvero diverso da quella in cui il paziente è ricoverato (quindi senza chiusura della SDO). La variabile, da riportare soltanto nei casi di ricovero in regime ordinario, comprende la data, l’ora del trasferimento e il codice dell’unità operativa presso cui è stato trasferito il paziente. |
||
|
20 ter |
Unità operativa trasferimento esterno |
La variabile indica l’Unità operativa dell’Istituto di cura, presso cui durante un ricovero ordinario il paziente viene trasferito per essere sottoposto ad un intervento chirurgico o procedura in modalità “in service” (quindi senza chiusura della SDO). |
||
|
21 |
Unità operativa di dimissione |
Indica l’unità operativa presso cui è ricoverato il paziente al momento della dimissione: il campo deve essere sempre compilato, anche nel caso in cui l’unità operativa coincida con l'unità operativa di ammissione o con quella relativa all'ultimo trasferimento interno. |
||
|
22 |
Data di dimissione o morte |
Indica la data di dimissione o di decesso del paziente |
||
|
22 bis |
Ora di dimissione o morte |
Indica l’ora riportata nella lettera di dimissione del soggetto ricoverato oppure l’ora del decesso. |
||
|
23 |
Modalità di dimissione |
La modalità di dimissione individua la destinazione del paziente dopo essere stato dimesso dall’istituto di cura e quindi l'eventuale continuazione del percorso assistenziale in altre strutture. |
||
|
24 |
Riscontro autoptico |
Individua i pazienti deceduti durante il ricovero per i quali è stata effettuata l'autopsia. |
||
|
25 |
Motivo del ricovero in regime diurno |
Indica se il ricovero in regime diurno è effettuato a scopo diagnostico, chirurgico, terapeutico o riabilitativo. |
||
|
26 |
Numero di giornate di presenza in ricovero diurno |
Indica il numero complessivo di giornate in cui il paziente ha avuto accessi presso l’istituto di cura nell'arco di uno stesso ciclo assistenziale in regime diurno |
||
|
27 |
Peso alla nascita |
Indica il peso rilevato al momento della nascita e riportato nella scheda di dimissione relativa al ricovero in cui è avvenuta la nascita. |
||
|
28 |
Diagnosi principale di dimissione |
La diagnosi principale di dimissione è la condizione, identificata alla fine del ricovero come la principale responsabile del bisogno di trattamento e/o di indagini diagnostiche. |
||
|
28 bis |
Diagnosi principale di dimissione presente al ricovero |
Indica se la diagnosi principale rilevata alla dimissione era presente anche al momento del ricovero, oppure se è stata individuata attraverso l’anamnesi o diagnosticata successivamente all’ammissione, ma comunque preesistente nel paziente e non insorta durante il ricovero. |
||
|
29 |
Diagnosi secondarie didimissione |
Le diagnosi secondarie di dimissione sono quelle condizioni, diverse dalla diagnosi principale, che coesistono al momento del ricovero o che si sviluppano in seguito e che influenzano l’assistenza erogata al paziente in termini di: trattamento terapeutico, procedure diagnostiche eseguite, durata della degenza, assistenza infermieristica, monitoraggio clinico. Possono essere riportate al massimo cinque diagnosi secondarie |
||
|
29 bis |
Diagnosi secondarie presenti al ricovero |
Indica se la diagnosi secondaria rilevata alla dimissione era presente anche al momento del ricovero, oppure se è stata individuata attraverso l’anamnesi o diagnosticata successivamente all’ammissione, ma comunque preesistente nel paziente e non insorta durante il ricovero. |
||
|
30 |
Intervento principale |
L’intervento principale è una procedura effettuata nel corso del ricovero e individuata come quella maggiormente correlata alla diagnosi principale di dimissione e, comunque, quella che ha comportato il maggior peso assistenziale ed il maggior consumo di risorse (uso di sala operatoria, medico anestesista, équipe operatoria, ecc.) |
||
|
30 bis |
Intervento principale esterno |
Indica se l’intervento principale è stato effettuato in modalità “in service” presso un istituto di cura diverso da quella in cui è ricoverato il paziente |
||
|
30 ter |
Data intervento principale |
Indica la data in cui è stato eseguito l'intervento principale. |
||
|
30 quater |
Ora inizio intervento principale |
Indica l’ora di inizio dell’intervento principale, intesa come il momento chirurgico che inizia con l’incisione (cosi come definito nella circolare del Ministero della Sanità n. 900.2 / 2.7 / 117 del 18/2/1997). |
||
|
30 quinquies |
Identificativo Chirurgo intervento principale |
Individua il chirurgo responsabile dell’intervento principale. È possibile inserire fino a tre identificativi corrispondenti a tre chirurghi riportati nel registro operatorio. Per le modalità di codifica si applicano le disposizioni di cui al paragrafo 6.2 del presente disciplinare tecnico. |
||
|
30 sexies |
Identificativo Anestesista intervento principale |
Individua l’anestesista dell’intervento principale. Per le modalità di codifica si applicano le disposizioni di cui al paragrafo 6.2 del presente disciplinare tecnico. |
||
|
30 septies |
Check List Sala Operatoria intervento principale |
Indica se è stata compilata ed è presente in cartella clinica la check list per la sicurezza in sala operatoria, come previsto dall’intesa tra il Governo, le Regioni e le Provincie autonome nel documento recante “Disciplina per la revisione della normativa dell’accreditamento” del 20 dicembre 2012 |
||
|
31 |
Interventi secondari |
Possono essere riportati al massimo cinque ulteriori procedure rispetto all’intervento principale, Quando nella cartella clinica sono indicate procedure in numero superiore ai sei previsti dal tracciato record della S.D.O., la scelta delle priorità delle segnalazioni è condotta secondo quanto stabilito nell’Accordo della Conferenza Stato-Regioni rep. atti 64/CSR del 29/06/2010. |
||
|
31bis |
Interventi secondari esterni |
Indicare se l’ulteriore procedura rispetto all’intervento principale è stata effettuata in modalità “in service” presso un istituto di cura diverso da quello in cui è ricoverato il paziente. |
||
|
32 |
Data intervento secondario |
Indica la data dell’intervento secondario per ogni campo di intervento compilato. |
||
|
33 |
Ora inizio intervento secondario |
Indica l’ora di inizio dell’intervento secondario, intesa come il momento chirurgico che inizia con l’incisione (cosi come definito nella circolare del Ministero della Sanità n. 900.2 / 2.7 / 117 del 18/2/1997). |
||
|
34 |
Identificativo Chirurgo intervento secondario |
Individua il chirurgo responsabile dell’intervento secondario. E’ possibile inserire fino a tre identificativi corrispondenti a tre chirurghi riportati nel registro operatorio. Per le modalità di codifica si applicano le disposizioni di cui al paragrafo 6.2 del presente disciplinare tecnico. |
||
|
35 |
Identificativo Anestesista intervento secondario |
Individua l’anestesista dell’intervento secondario. Per le modalità di codifica si applicano le disposizioni di cui al paragrafo 6.2 del presente disciplinare tecnico. |
||
|
36 |
Check List Sala Operatoria intervento secondario |
Indica se è stata compilata ed è presente in cartella clinica la check list per la sicurezza in sala operatoria, come previsto dall’intesa tra il Governo, le Regioni e le Provincie autonome nel documento recante “Disciplina per la revisione della normativa dell’accreditamento” del 20 dicembre 2012. |
||
|
37 |
Rilevazione del dolore |
Indica se è stata effettuata almeno una rilevazione del dolore durante il ricovero, secondo quanto previsto dalla |
||
|
38 |
Stadiazione condensata |
Indica lo stadio della neoplasia maligna riportata come diagnosi di dimissione principale (codici ICD-9-CM 140.0-190.9 e 193-199.1). |
||
|
39 |
Pressione arteriosa sistolica |
Indica il primo valore di pressione arteriosa sistolica in millimetri di mercurio (mmHg) riportato in cartella clinica in ordine temporale dopo l’ammissione in reparto o al momento dell’accesso a pronto soccorso per i pazienti ricoverati tramite pronto soccorso, con diagnosi di infarto acuto del miocardio (codice ICD9-CM 410.xx). |
||
|
40 |
Creatinina serica |
Indica il valore di creatinina serica in milligrammi per decilitro (mg/dL) rilevato nei seguenti casi: 1) intervento chirurgico principale o secondario di by-pass aortocoronarico (codice ICD9-CM 36.1x) o sulle valvole cardiache (codice ICD9-CM 35.1x-35.2x); 2) diagnosi principale o secondaria di frattura del collo del femore (codice ICD9-CM 820.xx); 3) intervento chirurgico principale o secondario di sostituzione protesica totale o parziale (codici ICD-9 CM = 81.51, 81.52) o riduzione di frattura (codici ICD-9-CM: 79.00, 79.05, 79.10, 79.15, 79.20, 79.25, 79.30, 79.35, 79.40, 79.45, 79.50, 79.55). |
||
|
41 |
Frazione di eiezione |
Indica la frazione di eiezione pre-operatoria (espressa in percentuale) riportata in cartella clinica e rilevata nel momento più vicino possibile all’inizio dell'intervento chirurgico di by-pass aortocoronarico (codice ICD9-CM 36.1x) o di intervento sulle valvole cardiache (codice ICD9-CM 35.1x-35.2x). |
||
La seguente tabella riporta, per ciascuna informazione relativa al ricovero di riabilitazione prevista dal presente decreto (articolo 1, comma 1, lettera B-bis) la definizione, fermo restando che per il dettaglio del relativo sistema di codifica, riconosciuto come standard nazionale per le regole che disciplinano i tracciati record, per le indicazioni di dettaglio circa la struttura dei file XML e gli schemi XSD di convalida a cui far riferimento e le procedure di controllo e verifica dei dati trasmessi si rimanda al documento di specifiche tecniche pubblicate sul sito Internet del Ministero all'indirizzo
https://www.salute.gov.it/portale/temi/p2_6.jsp?lingua=italiano&id=1232&area=ricoveriOspedalieri&menu=vuoto.
|
TRACCIATO C |
|||
|
N. PROGR. |
CAMPO |
DESCRIZIONE |
|
|
1 |
codice istituto di cura |
Indica l’istituto di cura pubblico o privato. |
|
|
2 |
Numero progressivo scheda SDO |
Il numero progressivo della scheda corrisponde al numero identificativo della cartella clinica. |
|
|
42 |
Scala di Rankin |
La variabile indica il valore della scala di Rankin rilevato dagli operatori al momento dell’ammissione del paziente quale indicatore di funzionalità premorbosa (codice 28, 56, 75) |
|
|
43 |
Scala di Barthel (BI) |
La variabile indica il valore della scala di Barthel rilevato dagli operatori al momento dell’ammissione e della dimissione del paziente quale indicatore di disabilità nelle attività di vita quotidiana (codice 28, 56, 75) |
|
|
44 |
Scala di Barthel dispnea (BI-D) |
La variabile indica il valore della scala di Barthel-Dispnea rilevato dagli operatori al momento dell’ammissione e della dimissione del paziente quale indicatore funzionale (solo codice 56) |
|
|
45 |
Scala Six-Minute Walk Test (6MWT) |
La variabile indica il valore del test funzionale Six-Minute Walk Test rilevato dagli operatori al momento dell’ammissione e della dimissione del paziente quale indicatore funzionale (solo codice 56) |
|
|
46 |
Scala Glasgow Coma Scale (GCS) |
La variabile indica il valore della Glasgow Coma Scale rilevato dagli operatori al momento dell’ammissione e della dimissione del paziente quale indicatore di disabilità (solo codice 75) |
|
|
47 |
Scala Glasgow Outcome Scale Extended (GOSE) |
La variabile indica il valore della Glasgow Outcome Scale Extended rilevato dagli operatori al momento dell’ammissione e della dimissione del paziente quale indicatore di disabilità (solo codice 75) |
|
|
48 |
Scala Level Cognitive Functioning (LCF) |
La variabile indica il valore della Level Cognitive Functioning rilevato dagli operatori al momento dell’ammissione e della dimissione del paziente quale indicatore dello stato di coscienza (solo codice 75) |
|
|
49 |
ASIA Impairment Scale (ASIA) |
La variabile indica il valore della ASIA Impairment scale rilevato dagli operatori al momento dell’ammissione e della dimissione del paziente quale indicatore del livello di lesione midollare e del grado di completezza (solo codice 28) |
|
|
50 |
Scala Spinal Cord Independency Measure (SCIM) |
La variabile indica il valore della scala Spinal Cord Independency Measure rilevato dagli operatori al momento dell’ammissione e della dimissione del paziente quale indicatore di disabilità nelle attività di vita quotidiana (solo codice 28) |
|
|
51 |
Rehabilitation Complexity Scale (RCS) |
La variabile indica il valore della scala Rehabilitation Complexity Scale rilevato dagli operatori al momento dell’ammissione e della dimissione del paziente quale indicatore di complessità assistenziale (codice 28, 56, 75) |
|
6.2 Specifiche disposizioni per il trattamento dei dati identificativi del chirurgo e dell'anestesista
Al livello regionale i codici identificativi relativi al chirurgo e all'anestesista (campi 30-quinquies, 30-sexies, 34 e 35 del Tracciato B) sono oggetto del seguente, specifico trattamento, precedente all'invio dei dati al Ministero della salute. Le regioni e province autonome, mediante procedure automatiche procedono:
alla verifica di validità dei predetti codici identificativi, attraverso uno scambio informativo con il servizio fornito dal sistema Tessera sanitaria;
alla sostituzione dei predetti codici identificativi con i corrispettivi codici univoci prodotti da una funzione non invertibile e resistente alle collisioni
(1) . Tale funzione è rappresentata da un algoritmo di hash (2)
che, applicato ad un codice identificativo (dato in input), produce un codice univoco (digest di output) dal quale non è possibile risalire al codice identificativo di origine. L'algoritmo di hash adottato è definito dalla DGSISS del Ministero della salute ed è condiviso tra tutti i soggetti alimentanti, al fine di rendere il codice univoco non invertibile così ottenuto, a fronte del codice identificativo di input unico sul territorio nazionale.
6.3 Procedura di verifica della validità del codice identificativo
La procedura di verifica della validità del codice identificativo, di cui al paragrafo 6.2 prevede uno scambio informativo con il servizio fornito dal sistema Tessera sanitaria.
Il servizio viene invocato, preventivamente alla sostituzione del codice identificativo con il codice univoco non invertibile, dai Soggetti alimentanti il sistema.
Tale servizio, a fronte di un codice identificativo in ingresso, restituisce le informazioni inerenti la sua validità (valido o errato in quanto inesistente nella banca dati del sistema Tessera sanitaria), utilizzando, limitatamente ai soli campi indicati di seguito, il tracciato definito nel disciplinare tecnico, allegato 1 del decreto 22 luglio 2005 del Ministero dell'economia e delle finanze, di concerto con il Ministero della salute, attuativo del comma 9 dell'art. 50 del
|
Progressivo campo |
Descrizione campo |
|
|
|
|
6 |
Codice fiscale attuale |
|
A |
Informazione relativa alla presenza in banca dati del codice di cui si verifica la validità: |
|
|
0 = Codice identificativo valido (presente in banca dati) |
|
|
1 = Codice identificativo errato (non presente in banca dati) |
Tabella 1 - Informazioni restituite nella procedura di verifica del codice fiscale del chirurgo e dell'anestesista
7. Formato elettronico delle trasmissioni.
La trasmissione dei dati è effettuata esclusivamente in modalità elettronica secondo le specifiche funzionali pubblicate sul sito internet del Ministero (www.nsis.salute.gov.it).
Le regioni e le province autonome inviano al livello nazionale del NSIS i dati raccolti e controllati. L'invio delle informazioni da parte della regione/provincia autonoma viene effettuato secondo il tracciato unico nazionale, riportato nel documento di specifiche funzionali.
Si rimanda al suddetto documento di specifiche funzionali e per indicazioni di dettaglio circa la struttura dei file XML nonchè, il relativo documento XSD di convalida a cui far riferimento per le procedure di controllo e verifica dei dati trasmessi e alle modalità di segnalazione ai soggetti interessati riguardo le anomalie riscontrate sui dati trasmessi.
8. Tempi di trasmissione.
Il Sistema è alimentato con le informazioni relative alle dimissioni effettuate dagli istituti di cura nel periodo di riferimento, secondo le tempistiche indicate all'art. 4 comma 1.c del presente decreto.
(1) Per il dominio rappresentato dalla totalità dei codici identificativi teoricamente possibili.
(2) La funzione di Hash dipenderà da una chiave di lunghezza adeguata alla dimensione e al ciclo di vita dei dati. (Si vedano in proposito le raccomandazioni ENISA contenute nel rapporto "Algorithms, Key Sizes and Parameters Report", October 2013 (https://www.enisa.europa.eu/activities/identity-and-trust/library/deliverables/algorithms-key-sizes-and-parameters-report).
[1] Testo vigente aggiornato alle modifiche apportate dall'art. 183 del